Retinopatia diabetica: si può guarire?
La retinopatia diabetica è una delle complicanze più insidiose innescate dal diabete. Si tratta di una patologia che interessa la retina, ovvero quella parte all’interno dell’occhio deputata alla trasmissione degli stimoli luminosi al nervo ottico e al cervello. La retinopatia diabetica – se non trattata adeguatamente e tempestivamente – può essere causa di gravi stati di ipovisione, inclusa la cecità. La domanda che ci poniamo in questa sede è: è possibile guarire dalla patologia?
Cos’è la retinopatia diabetica
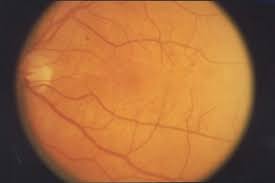
Prima di comprendere se sia possibile guarire dalla retinopatia diabetica, descriviamola brevemente. Si tratta di una patologia oculare che si verifica come conseguenza del diabete, sia esso di tipo 1 oppure di tipo 2. In generale, conviene sapere che chi è affetto da diabete presenta una generale debolezza dei vasi sanguigni. Poiché la retina è una struttura vascolarizzata, questa generale debolezza si manifesta anche in questa delicatissima zona dei nostri occhi, compromettendone la funzionalità anche in modo importante.
La retinopatia diabetica danneggia i fotorecettori presenti sulla retina in modo permanente conducendo ad una perdita progressiva e irreversibile di capacità visiva.
Esistono diversi stadi della retinopatia diabetica, con sintomi e caratteristiche di volta in volta differenti. Menzioniamoli per completezza.
- retinopatia diabetica non proliferativa, con rottura dei capillari presenti sulla retina
- retinopatia diabetica proliferativa, con occlusione dei capillari a livello retinico e proliferazione di neovasi a livello sottoretinico, che a loro volta generano delle microemorragie
- edema maculare diabetico, con accumulo di liquidi a livello della macula, la porzione centrale della retina
- proliferazione vitreoretinica, con rotture della retina
Ciascuna di queste manifestazioni della patologia può essere particolarmente insidiosa e mettere a repentaglio la capacità visiva di chi ne è affetto con esiti irreversibili. La diagnosi tempestiva in questo senso gioca un ruolo di primo piano, specie se si considera che l’esordio della retinopatia avviene spesso in sordina, ovvero in assenza di sintomi evidenti. Chi è affetto da diabete dovrebbe essere seguito regolarmente, oltre che da un diabetologo specialista, anche da un oculista specialista.
E’ possibile guarire dalla retinopatia?
La retinopatia diabetica è – al pari del diabete – una malattia cronica dalla quale non si guarisce. Oggi, tuttavia, esistono terapie efficaci in grado di proteggere la retina e di preservare la capacità visiva.
Le terapie disponibili hanno il duplice obiettivo di:
- rallentare la progressione della patologia
- evitare un’ulteriore perdita di capacità visiva
Terapie per il trattamento della retinopatia
Poiché dalla retinopatia diabetica non si guarisce in modo definitivo, è importante farsi seguire da un oculista specialista che stabilirà un programma terapeutico mirato e adeguatamente cadenzato nel tempo. Le terapie maggiormente in uso per il trattamento della retinopatia sono:
- trattamenti con laser fotocoagulativo argon, per bloccare le emorragie retiniche
- iniezioni intravitreali con farmaci anti-VEGF, per inibire la proliferazione di neovasi sotto la retina
- nei casi più gravi può essere necessario ricorrere alla chirurgia
Cosa sono le iniezioni intravitreali per retinopatia diabetica
Le iniezioni intravitreali con farmaci anti-VEGF si rivelano molto efficaci per il trattamento della retinopatia e della maculopatia (anche senile) con particolare riferimento alla forma atrofica della patologia. Si eseguono con cadenza periodica e consentono di arrestare in modo tangibile la progressione della patologia. Sono disponibili nei centri d’eccellenza sanitaria come il Centro Ambrosiano Oftalmico, che è stato uno dei primi in Italia a proporle ai suoi pazienti. Qui, le iniezioni sono somministrate da specialisti altamente preparati ed esperti nella loro esecuzione, dotati di grande competenza e notevole manualità.
Vuoi saperne di più?
Prenota oggi stesso una visita oculistica specialistica presso il Centro Ambrosiano Oftalmico. Il nostro centralino è a tua disposizione dal lunedi al venerdi dalle 9.00 alle 19.00 allo 02 636 1191.